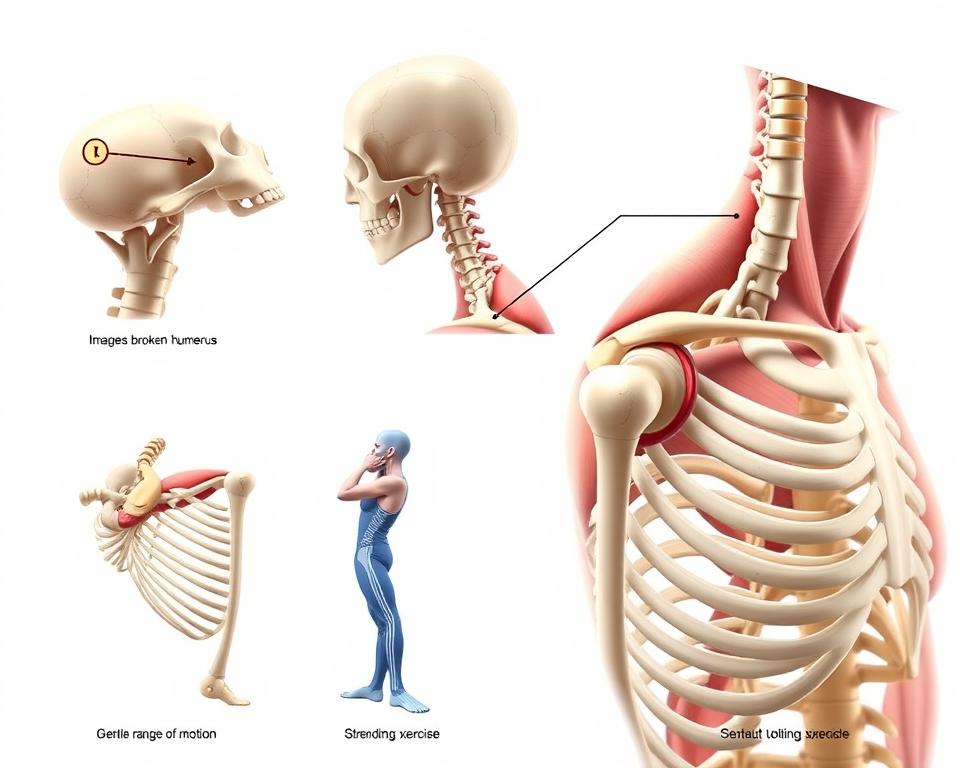
Powrót do sprawności po urazie górnej części kończyny wymaga zaplanowanego działania. Rehabilitacja odgrywa tu kluczową rolę – niezależnie od tego, czy zastosowano leczenie operacyjne, czy zachowawcze. Dlaczego? Ponieważ prawidłowo prowadzona terapia przyspiesza regenerację tkanek i minimalizuje ryzyko powikłań.
Warto pamiętać, że każdy przypadek jest inny. Indywidualne podejście fizjoterapeuty pozwala dostosować ćwiczenia do stopnia uszkodzenia, wieku pacjenta i jego celów zdrowotnych. Konsultacja ze specjalistą – np. poprzez specjalistyczną pomoc – to pierwszy krok do odzyskania pełnej ruchomości stawu.
W tym artykule poznasz praktyczne wskazówki dotyczące poszczególnych etapów terapii. Omówimy m.in. zasady bezpiecznego rozruszania kończyny, metody wzmacniania mięśni oraz techniki zapobiegające sztywnieniu stawów. Pamiętaj: systematyczność i współpraca z rehabilitantem to podstawa sukcesu!
Spis treści
- Wprowadzenie do problematyki złamania nasady bliższej kości ramiennej
- Anatomia kości ramiennej i charakterystyka urazu
- Diagnostyka i pierwsze kroki po urazie
- złamanie nasady bliższej kości ramiennej ćwiczenia
- Rehabilitacja – od terapii manualnej do fizykoterapii
- FAQ
- Jak długo trwa unieruchomienie kończyny po tego typu urazie?
- Czy osteoporoza zwiększa ryzyko powikłań podczas rehabilitacji?
- Jakie metody fizykoterapii stosuje się w pierwszej fazie leczenia?
- Czy można wykonywać ćwiczenia z obciążeniem w domu?
- Jak chronić staw barkowy przed ponownym urazem?
- Czy konieczna jest operacja przy przemieszczeniu odłamów kostnych?
Kluczowe wnioski
- Konsultacja z fizjoterapeutą jest obowiązkowa po każdym rodzaju leczenia
- Terapia musi uwzględniać indywidualne potrzeby pacjenta
- Prawidłowo dobrane ćwiczenia przyspieszają gojenie i przywracają ruchomość
- Artykuł omawia kompleksowo wszystkie fazy rehabilitacji
- Dostosowanie planu terapii do konkretnego przypadku zwiększa jej skuteczność
Wprowadzenie do problematyki złamania nasady bliższej kości ramiennej
Urazy okolicy barkowej stanowią poważne wyzwanie terapeutyczne, zwłaszcza gdy dotyczą struktury odpowiedzialnej za ruchomość kończyny. Złamanie nasady bliższej to jeden z częstszych typów uszkodzeń – odpowiada za 50% przypadków w obrębie tej kości.
Znaczenie rehabilitacji w procesie leczenia
Górna część ramienia składa się z głowy, szyjek anatomicznej i chirurgicznej oraz guzków. Każdy z tych elementów pełni kluczową rolę w funkcjonowaniu stawu. Uszkodzenie któregokolwiek wymaga natychmiastowego wdrożenia terapii.
| Struktura | Funkcja | Ryzyko powikłań |
|---|---|---|
| Głowa kości | Ruch obrotowy | Niestabilność stawu |
| Szyjka chirurgiczna | Przenoszenie obciążeń | Zaburzenia zrostu |
| Guzek większy | Przyczep mięśni | Ograniczenie siły |
Cel artykułu i zakres omawianych etapów
W materiale skupimy się na praktycznych metodach przywracania sprawności. Przedstawimy:
- Zasady postępowania w pierwszych tygodniach
- Techniki stopniowego zwiększania obciążenia
- Strategie zapobiegania przykurczom
Terapia łączy wiedzę ortopedyczną z technikami manualnymi. Dzięki temu możliwe jest skrócenie czasu powrotu do codziennych aktywności.
Anatomia kości ramiennej i charakterystyka urazu
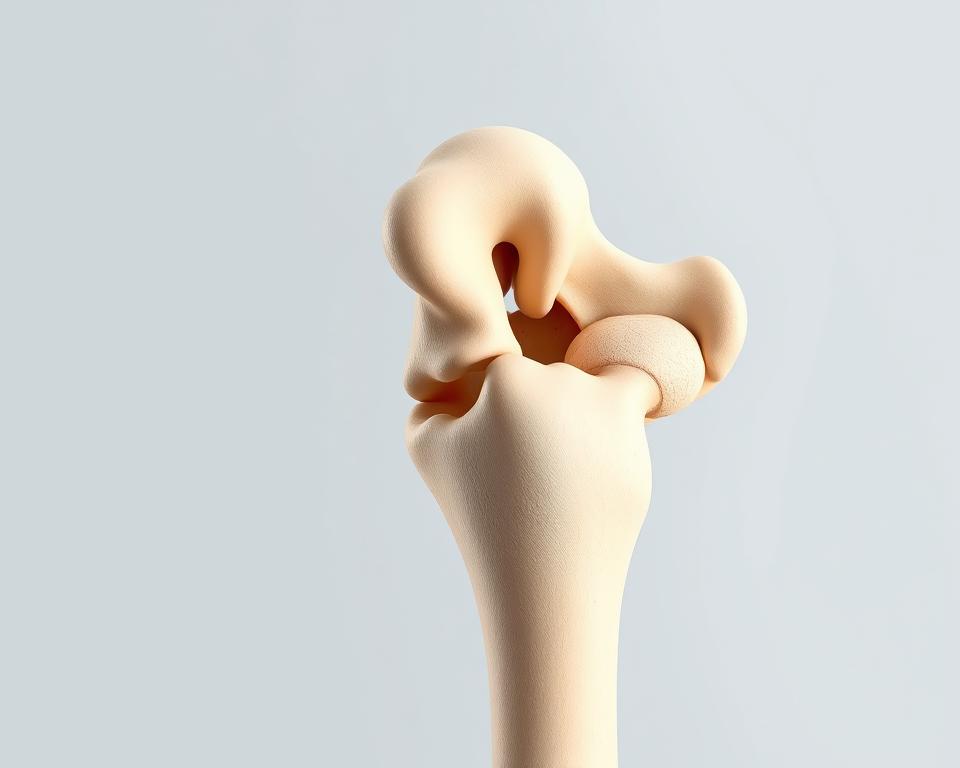
Górna część kończyny górnej skrywa kluczową strukturę, od której zależy sprawność całego ramienia. Kość ramienna – najdłuższy element układu kostnego w tym obszarze – łączy staw barkowy z łokciowym. Jej specyficzna budowa tłumaczy, dlaczego niektóre uszkodzenia występują częściej niż inne.
Architektura tkanki kostnej
Ten element szkieletu należy do grupy kości długich. Składa się z trzonu oraz dwóch zakończeń – bliższego i dalszego. W górnej części znajduje się głowa tworząca staw ramienny, otoczona guzkami przyczepów mięśniowych.
Szyjka anatomiczna oddziela głowę od reszty struktury, podczas gdy szyjka chirurgiczna stanży newralgiczny punkt podatny na uszkodzenia. To właśnie te obszary decydują o stabilności całego układu.
Czynniki ryzyka i mechanika uszkodzeń
U pacjentów po 60. roku życia obserwuje się wyraźny wzrost przypadków urazów w tym rejonie. Winowajcą często bywa osteoporoza, która osłabia strukturę tkanki kostnej. Nawet niewielki upadek na wyprostowane ramię może wtedy prowadzić do poważnych konsekwencji.
Podczas takiego zdarzenia siła uderzenia rozkłada się nierównomiernie. Najsłabszy punkt – nasada bliższa – absorbuje całą energię, co prowadzi do pęknięć lub przemieszczeń. Rodzaj uszkodzenia zależy od kąta upadku i gęstości mineralnej kości.
- Zwichnięcie głowy kości ramiennej
- Pęknięcie szyjki chirurgicznej
- Uszkodzenie guzka większego z oderwaniem mięśnia
Diagnostyka i pierwsze kroki po urazie
Właściwe rozpoznanie typu urazu decyduje o skuteczności leczenia i późniejszej rehabilitacji. W pierwszych godzinach po zdarzeniu kluczowe jest zachowanie spokoju i unikanie ruchów mogących pogorszyć stan uszkodzonego obszaru.
Metody diagnostyczne – RTG, USG i tomografia komputerowa
Standardowe zdjęcie rentgenowskie często nie pokazuje pełnego obrazu. „RTG to podstawa, ale w 30% przypadków wymaga uzupełnienia o dokładniejsze techniki” – tłumaczą specjaliści z kliniki ortopedycznych. Dlaczego? Ponieważ linia złamania bywa niewidoczna, zwłaszcza przy minimalnym przemieszczeniu.
Tomografia komputerowa (TK) pozwala ocenić stopień uszkodzenia z dokładnością do 1 mm. To niezbędne przy planowaniu operacji lub wyborze metody unieruchomienia. Badanie USG z kolei wykrywa problemy w obrębie tkanek miękkich – np. naderwanie ścięgien stożka rotatorów.
Typowe objawy to:
- Silny ból przy próbie uniesienia ręki
- Obrzęk i zasinienie wokół barku
- Utrata siły przy chwytaniu przedmiotów
Pierwsza pomoc obejmuje stabilizację kończyny szyną lub temblakiem oraz stosowanie zimnych okładów. Ważne: nie próbuj samodzielnie nastawiać kości! Wczesne wykonanie specjalistycznej diagnostyki skraca czas powrotu do zdrowia nawet o 40%.
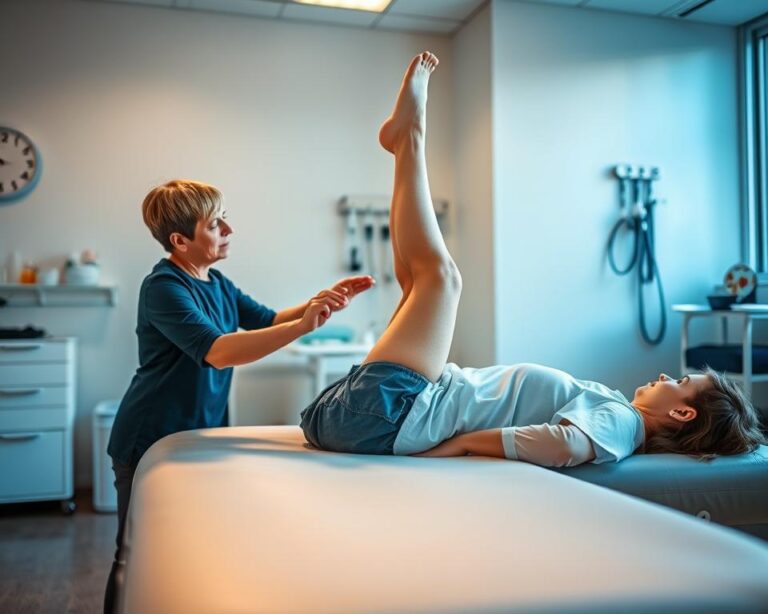
złamanie nasady bliższej kości ramiennej ćwiczenia
Rehabilitacja rozpoczyna się jeszcze przed zdjęciem stabilizatora. Nawet w gipsie możesz wykonywać bezpieczne ruchy zapobiegające sztywności stawów. Kluczowe jest stopniowe uruchamianie nieuszkodzonych części kończyny górnej.
Bezpieczna aktywacja mięśni i stawów
W pierwszych 14 dniach skup się na pracy palcami i nadgarstkiem. Ściskanie miękkiej piłeczki lub składanie ręcznika na stole poprawia krążenie krwi. Przy nieprzemieszczonych uszkodzeniach lekarz często pozwala na delikatne zginanie łokcia po 7-10 dniach.
| Typ złamania | Dopuszczalne ruchy | Częstotliwość | Uwagi |
|---|---|---|---|
| Nieprzemieszczone | Zginanie łokcia do 30°, ruchy nadgarstka | 3x dziennie po 5 powtórzeń | Unikać rotacji barku |
| Przemieszczone | Tylko ruchy palców | Co 2 godziny przez 2 minuty | Stała kontrola fizjoterapeuty |
Zasady domowej terapii
Specjalista pokaże ci, jak modyfikować ćwiczenia w zależności od etapu gojenia. Pamiętaj:
- Rozgrzej dłoń w ciepłej wodzie przed sesją
- Nie przekraczaj ustalonego zakresu ruchu
- Zgłaszaj każdy niepokojący ból
W przypadku rehabilitacji złamaniu z przemieszczeniem wprowadzamy najpierw izometryczne napinanie mięśni. Dopiero po 3-4 tygodniach rozpoczynamy delikatne ćwiczenia z pomocą terapeuty.
Rehabilitacja – od terapii manualnej do fizykoterapii
Integracja różnych metod terapeutycznych przyspiesza regenerację i przywraca naturalną ruchomość. Właśnie dlatego współczesna rehabilitacja łączy techniki manualne z nowoczesnymi zabiegami fizykalnymi.
Techniki terapii manualnej i mobilizacje stawu
Już od 2. tygodnia po urazie można wprowadzać delikatne oddziaływanie na tkanki miękkie. Specjaliści stosują m.in. mobilizację łopatki czy masaż poprzeczny, który poprawia ukrwienie obszarów objętych stanem zapalnym. Ważne, by intensywność dostosować do etapu gojenia.
Rola fizykoterapii w przyspieszaniu gojenia
Zabiegi takie jak laseroterapia czy pole magnetyczne redukują obrzęki i pobudzają procesy naprawcze. Krioterapia łagodzi ból, pozwalając na bezpieczne zwiększanie zakresu ruchu. Wszystkie metody wymagają regularności – zwykle 2-3 sesje tygodniowo.
Warto skorzystać z kompleksowych programów rehabilitacyjnych, które łączą obie formy terapii. Pamiętaj: tylko spersonalizowane podejście gwarantuje optymalne efekty w Twoim przypadku.
FAQ
Jak długo trwa unieruchomienie kończyny po tego typu urazie?
Czy osteoporoza zwiększa ryzyko powikłań podczas rehabilitacji?
Jakie metody fizykoterapii stosuje się w pierwszej fazie leczenia?
Czy można wykonywać ćwiczenia z obciążeniem w domu?
Jak chronić staw barkowy przed ponownym urazem?
Czy konieczna jest operacja przy przemieszczeniu odłamów kostnych?

fizjoterapeuta z wieloletnim doświadczeniem, absolwent Akademii Wychowania Fizycznego w Poznaniu. W swojej praktyce łączy terapię manualną z nowoczesnymi metodami leczenia ruchem. Na co dzień pomaga pacjentom odzyskać sprawność i pozbyć się bólu. W portalu Rehavita dzieli się swoją wiedzą na temat profilaktyki urazów i skutecznych metod rehabilitacji. Prywatnie pasjonat kolarstwa górskiego i zdrowej kuchni.