Urazy w obrębie kończyny dolnej mogą znacząco wpłynąć na codzienne funkcjonowanie. Złamania w górnej części uda stanowią szczególne wyzwanie, zwłaszcza dla seniorów. Wraz z wiekiem struktura tkanki kostnej słabnie, co zwiększa ryzyko poważnych kontuzji nawet przy pozornie niewinnych upadkach.
Osteoporoza, choroby zwyrodnieniowe czy zmniejszona masa mięśniowa to czynniki, które dodatkowo komplikują sytuację. Właśnie dlatego tak istotne jest kompleksowe podejście – od diagnozy po systematyczną odnowę sprawności.
W tym artykule znajdziesz informacje, które pomogą Ci zrozumieć specyfikę tego typu urazów. Dowiesz się, jak współistniejące schorzenia wpływają na proces gojenia i dlaczego odpowiednio dobrane ćwiczenia są kluczem do powrotu do aktywności.
Spis treści
- Wprowadzenie do rehabilitacji po złamaniu kości udowej
- Diagnoza i klasyfikacja złamań kości udowej
- Metody leczenia i postępowanie operacyjne
- rehabilitacja po złamaniu kości udowej
- Program ćwiczeń podczas rehabilitacji
- FAQ
- Jak długo trwa powrót do sprawności po urazie stawu biodrowego?
- Czy ćwiczenia można rozpocząć przed zdjęciem opatrunku gipsowego?
- Dlaczego u osób starszych częściej stosuje się endoprotezoplastykę?
- Jakie objawy powinny skłonić do pilnego kontaktu z lekarzem?
- Czy po zdjęciu unieruchomienia konieczne są ćwiczenia w wodzie?
- Kiedy można wrócić do jazdy samochodem po zabiegu?
Kluczowe wnioski
- Główne przyczyny kontuzji uda związane są z wiekiem i chorobami ogólnoustrojowymi
- Osteoporoza znacząco osłabia wytrzymałość tkanki kostnej
- Proces leczenia wymaga współpracy specjalistów z różnych dziedzin
- Systematyczna praca nad ruchomością stawów przyspiesza powrót do zdrowia
- Indywidualnie dobrany plan terapii minimalizuje ryzyko powikłań
Wprowadzenie do rehabilitacji po złamaniu kości udowej
Odpowiednio zaplanowane działania terapeutyczne mogą skrócić czas rekonwalescencji nawet o 30%. Specjaliści podkreślają, że kluczowy jest moment rozpoczęcia ćwiczeń – im wcześniej, tym lepsze rokowania. Właściwe postępowanie w pierwszych dniach decyduje o tempie odzyskiwania mobilności i minimalizuje ryzyko wtórnych problemów zdrowotnych.
Znaczenie szybkiej interwencji
Pierwsze 72 godziny po urazie mają strategiczne znaczenie. Rozpoczęcie ćwiczeń oddechowych i izometrycznych zapobiega zastojom w układzie krążenia. To właśnie w tym okresie najskuteczniej przeciwdziała się powikłaniom, takim jak zakrzepica czy odleżyny.
Główne cele terapii i przywracanie sprawności
Terapia koncentruje się na trzech filarach: przywróceniu zakresu ruchu, wzmocnieniu mięśni oraz reedukacji chodu. Indywidualizacja programu uwzględnia wiek pacjenta, rodzaj złamania i zastosowaną metodę leczenia. Ważne jest stopniowe zwiększanie obciążenia, kontrolowane przez fizjoterapeutę.
| Faza terapii | Cel główny | Metody |
|---|---|---|
| Wczesna | Zapobieganie przykurczom | Ćwiczenia bierne, pionizacja |
| Średnia | Przywracanie siły mięśniowej | Trening oporowy, hydroterapia |
| Późna | Pełna funkcjonalność | Symulacja codziennych aktywności |
Wybór odpowiedniego programu terapii zależy od stabilności zespolenia kości i ogólnej kondycji organizmu. Regularne konsultacje z zespołem specjalistów pozwalają modyfikować plan w zależności od postępów.
Diagnoza i klasyfikacja złamań kości udowej
Precyzyjne rozpoznanie typu urazu decyduje o skuteczności terapii. Specjaliści wykorzystują dwa główne systemy klasyfikacyjne, które pomagają przewidzieć rokowania i dobrać optymalną strategię leczenia.
Rodzaje złamań i ich podział
W górnej części uda wyróżnia się kilka charakterystycznych typów uszkodzeń. Złamania wewnątrztorebkowe obejmują okolicę szyjki kości udowej, podczas gdy urazy zewnątrztorebkowe dotyczą obszarów poniżej głowy. Najrzadsze są uszkodzenia w obrębie głowy kości udowej – stanowią zaledwie 1-3% przypadków.
Kryteria oceny uszkodzeń i obraz diagnostyczny
Klasyfikacja Gardena skupia się na stopniu przemieszczenia odłamów kostnych. W stopniu IV kości całkowicie tracą kontakt, co wymaga natychmiastowej interwencji. System Pauwelsa analizuje kąt płaszczyzny złamania – im większy, tym wyższe ryzyko powikłań.
Nowoczesna diagnostyka wykorzystuje:
- RTG w projekcji AP i osiowej
- Tomografię komputerową dla oceny drobnych odłamów
- Rezonans magnetyczny przy podejrzeniu uszkodzeń tkanek miękkich
Ważne: Rodzaj złamania wpływa na wybór między leczeniem zachowawczym a operacyjnym. Specjaliści zawsze biorą pod uwagę wiek pacjenta i ogólny stan zdrowia przy podejmowaniu decyzji terapeutycznych.
Metody leczenia i postępowanie operacyjne
Wybór odpowiedniej strategii leczenia decyduje o skuteczności powrotu do zdrowia. Współczesna medycyna preferuje rozwiązania inwazyjne, które pozwalają szybciej odzyskać mobilność. Kluczowe znaczenie ma tu precyzyjna ocena typu urazu oraz indywidualnych potrzeb pacjenta.
Operacyjne zespolenie kości i endoprotezoplastyka
Dynamic hip screw (DHS) to złoty standard w stabilizacji wewnętrznej. Ta metoda sprawdza się szczególnie przy stabilnych złamaniach szyjki. U osób aktywnych fizycznie często stosuje się endoprotezoplastykę – całkowitą lub częściową wymianę stawu biodrowego.
Decyzję o wyborze techniki podejmuje się na podstawie:
- Kąta przemieszczenia odłamów kostnych
- Wieku i sprawności przed urazem
- Obecności chorób współistniejących
Leczenie nieoperacyjne – kiedy i dlaczego?
Terapia zachowawcza stanowi ostateczność. Stosuje się ją wyłącznie przy przeciwwskazaniach do znieczulenia ogólnego lub ciężkim stanie ogólnym pacjenta. Niestety, długotrwałe unieruchomienie zwiększa ryzyko zakrzepicy i odleżyn nawet o 40%.
Jak wskazują eksperci z Doz.pl, w takich sytuacjach konieczna jest ścisła kontrola lekarska. Nowoczesne metody operacyjnego leczenia znacząco zmniejszają ryzyko powikłań w porównaniu z tradycyjnym podejściem.
rehabilitacja po złamaniu kości udowej
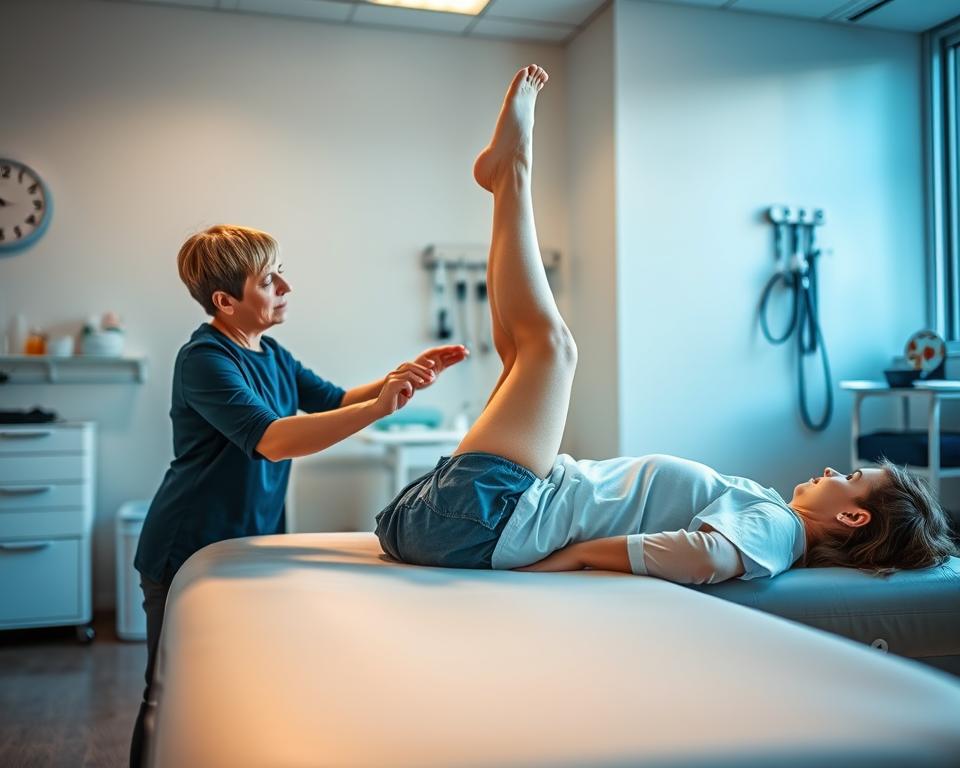
Kluczowe fazy odzyskiwania mobilności rozpoczynają się już w pierwszej dobie po zabiegu. Systematyczność w wykonywaniu zaleceń terapeutycznych decyduje o tempie powrotu do samodzielności. Pierwsze ćwiczenia wprowadza się jeszcze przed opuszczeniem łóżka szpitalnego.
Wczesne etapy terapii
Już 24 godziny po operacji rozpoczyna się delikatną aktywację mięśni. Ćwiczenia izometryczne polegają na napinaniu mięśni czworogłowych i pośladkowych bez ruchu w stawach. Wykonuje się je w seriach po 5-10 powtórzeń, kontrolując oddech.
Od 2. do 6. dnia następuje pionizacja przy użyciu balkonika. W przypadku stabilnego zespolenia kości lub endoprotezy, dopuszcza się częściowe obciążanie kończyny. Pacjenci uczą się chodu trójtaktowego, przenosząc ciężar ciała w kontrolowany sposób.
Bezpieczne zwiększanie aktywności
Miedzy 2. a 12. tygodniem stopniowo wprowadza się ćwiczenia czynne. Terapia koncentruje się na:
- Zwiększaniu zakresu ruchu w stawie biodrowym
- Poprawie stabilności podczas chodu
- Redukcji użycia kul ortopedycznych
Uwaga! W przypadku niestabilnych złamań całkowite obciążanie operowanej kończyny odkłada się nawet o 6-8 tygodni. Fizjoterapeuta monitoruje proces gojenia poprzez regularne testy funkcjonalne.
Program ćwiczeń podczas rehabilitacji
Skuteczny powrót do sprawności wymaga precyzyjnie dobranych technik terapeutycznych. Nowoczesne metody łączą elementy pracy mięśniowej z kontrolą nerwowo-mięśniową, tworząc spójny system odbudowy funkcji motorycznych.
Ćwiczenia izometryczne i ich znaczenie
Napięcia statyczne stanowią fundament pierwszych etapów terapii. Napinanie mięśnia czworogłowego uda w pozycji leżącej poprawia ukrwienie tkanek. Równolegle wprowadza się rotacje stawu skokowego – proste ruchy zapobiegają obrzękom.
Wartość tych metod potęguje zastosowanie poizometrycznej relaksacji. Technika polega na naprzemiennym napinaniu i rozluźnianiu mięśni pośladkowych, co zwiększa elastyczność włókien mięśniowych.
Ćwiczenia dynamiczne oraz rozciąganie
Gdy organizm jest gotowy, wprowadza się elementy aktywnego ruchu. Unoszenie wyprostowanej kończyny z oporem taśmy zwiększa siłę mięśniową. Ćwiczenia w pozycjach półwysokich z piłką gimnastyczną rozwijają koordynację.
Kluczowe jest stopniowe rozszerzanie zakresu ruchu w stawie biodrowym. Delikatne rozciąganie mięśni kulszowo-goleniowych wykonuje się przez 15-20 sekund, zawsze po rozgrzewce. Więcej o bezpiecznym zwiększaniu aktywności fizycznej znajdziesz w naszym specjalistycznym przewodniku.
FAQ
Jak długo trwa powrót do sprawności po urazie stawu biodrowego?
Czy ćwiczenia można rozpocząć przed zdjęciem opatrunku gipsowego?
Dlaczego u osób starszych częściej stosuje się endoprotezoplastykę?
Jakie objawy powinny skłonić do pilnego kontaktu z lekarzem?
Czy po zdjęciu unieruchomienia konieczne są ćwiczenia w wodzie?
Kiedy można wrócić do jazdy samochodem po zabiegu?

fizjoterapeuta z wieloletnim doświadczeniem, absolwent Akademii Wychowania Fizycznego w Poznaniu. W swojej praktyce łączy terapię manualną z nowoczesnymi metodami leczenia ruchem. Na co dzień pomaga pacjentom odzyskać sprawność i pozbyć się bólu. W portalu Rehavita dzieli się swoją wiedzą na temat profilaktyki urazów i skutecznych metod rehabilitacji. Prywatnie pasjonat kolarstwa górskiego i zdrowej kuchni.