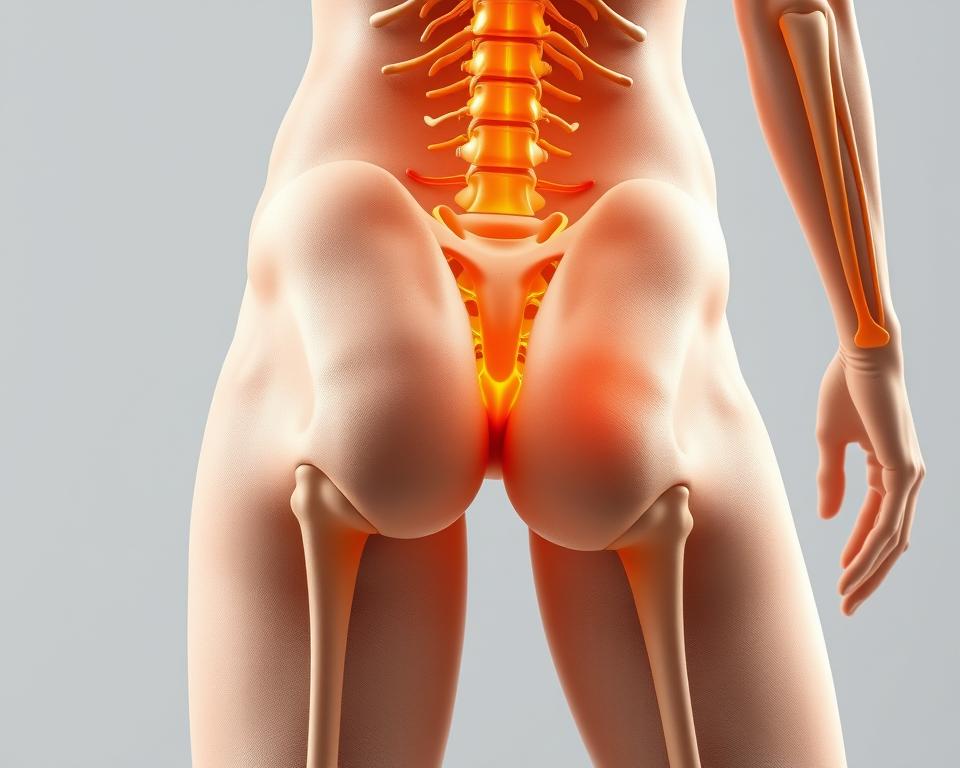
Nagły, przeszywający dyskomfort w dolnej części pleców promieniujący do biodra i nogi? To może być atak rwy kulszowej – jednego z najczęstszych problemów neurologicznych. Schorzenie powstaje na skutek ucisku lub podrażnienia nerwu kulszowego, co wywołuje ostry ból utrudniający codzienne funkcjonowanie.
Charakterystyczne symptomy obejmują nie tylko miejscowy dyskomfort. Pacjenci często skarżą się na mrowienie, drętwienie kończyny, a nawet osłabienie mięśni. W rzadkich przypadkach występują też zaburzenia kontroli pęcherza lub czucia w okolicy krocza. Wielu chorych opisuje ten stan jako „porażenie piorunem” lub „najsilniejszy ból w życiu”.
Czy schorzeniu może towarzyszyć obrzęk kończyny? Choć nie jest to typowy objaw, u części osób obserwuje się miejscowe opuchnięcie związane z odczynem zapalnym. Kluczowe pozostaje jednak szybkie rozpoznanie i wdrożenie terapii – to zmniejsza ryzyko przewlekłych powikłań.
Spis treści
- Co to jest rwa kulszowa?
- Czy rwa kulszowa puchnie noga – zrozumienie problemu
- Objawy rwy kulszowej
- Diagnostyka i badania obrazowe
- Leczenie zachowawcze i domowe metody
- Farmakoterapia i interwencje medyczne
- Ćwiczenia i rehabilitacja w terapii rwy kulszowej
- FAQ
- Jak odróżnić rwę kulszową od zwykłego bólu pleców?
- Czy obrzęk nogi zawsze towarzyszy rwie kulszowej?
- Które badania obrazowe są najskuteczniejsze w diagnostyce?
- Czy ćwiczenia mogą pogorszyć stan przy ostrym ataku?
- Jak działają zastrzyki nadtwardówkowe?
- Kiedy konieczna jest operacja kręgosłupa?
- Czy termofor lub okłady żelowe są bezpieczne?
- Jakie leki bez recepty przynoszą ulgę?
Najważniejsze informacje
- Atak objawia się ostrym bólem promieniującym od lędźwi do stopy
- Drętwienie i osłabienie mięśni to typowe symptomy towarzyszące
- Wczesna diagnoza zapobiega rozwojowi postaci przewlekłej
- Leczenie łączy terapię farmakologiczną z rehabilitacją
- Ćwiczenia ruchowe są kluczowym elementem powrotu do sprawności
Co to jest rwa kulszowa?
Zrozumienie źródła bólu wymaga poznania anatomii najdłuższego nerwu w organizmie. Schorzenie powstaje, gdy dochodzi do podrażnienia lub uszkodzenia struktur przewodzących impulsy nerwowe od dolnego odcinka pleców aż do stóp.
Definicja i źródła problemu
Rwa kulszowa to zespół objawów związanych z uciskiem na włókna nerwowe. Wiązka ta – złożona z pięciu korzeni rdzeniowych – przypomina grubość ludzkiego kciuka. Jej przebieg obejmuje:
- Odcinek lędźwiowy kręgosłupa
- Okolicę pośladkową
- Tylną część kończyn dolnych
Główne przyczyny dysfunkcji obejmują zmiany zwyrodnieniowe w obrębie kręgosłupa. Dyskopatia czy przepuklina jądra miażdżystego stanowią aż 90% przypadków. Inne czynniki ryzyka to przeciążenia mechaniczne i stany zapalne.
Rola układu nerwowego
Nerw kulszowy pełni kluczową funkcję w kontroli ruchowej i czuciowej nóg. Jego rozmiar – do 2 cm średnicy – pozwala na przewodzenie sygnałów do mięśni kończyn dolnych. „Każde uszkodzenie tej struktury wywołuje reakcję łańcuchową w całym organizmie” – podkreślają neurolodzy.
Czy rwa kulszowa puchnie noga – zrozumienie problemu
Wiele osób zastanawia się, czy dysfunkcje nerwowe mogą wpływać na obrzęk kończyn. W przypadku rwy kulszowej mechanizm ten wynika z zaburzeń przewodzenia impulsów w włóknach nerwowych. Ucisk na struktury nerwowe wywołuje reakcję zapalną, która czasem prowadzi do miejscowego zwiększenia objętości tkanek.
Obrzęk związany z podrażnieniem nerwów różni się od opuchlizny spowodowanej chorobami serca czy zakrzepicą. Charakterystyczne jest jego asymetryczne występowanie – zwykle dotyczy tylko kończyny po stronie uszkodzonego nerwu. Towarzyszą mu często mrowienie lub osłabienie mięśni.
W rzadkich sytuacjach długotrwały ucisk może zaburzać krążenie limfy lub krwi. Pojawienie się nagłego, rozległego obrzęku wraz z drętwieniem stopy lub problemami z kontrolą oddawania moczu wymaga pilnej konsultacji. „Takie symptomy sugerują poważne uszkodzenie struktur nerwowych” – podkreślają specjaliści.
Pamiętaj, że obrzęk kończyny dolnej może być związany z wieloma schorzeniami. Kluczowa jest analiza współwystępujących objawów, takich jak promieniowanie bólu czy zaburzenia czucia. Właściwa diagnoza pozwala odróżnić przyczyny neurologiczne od innych stanów wymagających odmiennego leczenia.
Objawy rwy kulszowej
Jak rozpoznać, że ból pleców to atak rwy kulszowej? Pierwszym sygnałem jest zwykle nagłe „przebicie” w okolicy lędźwi, które przypomina porażenie prądem. Dyskomfort nasila się przy kaszlu, śmiechu lub próbach zmiany pozycji.
Typowe symptomy i ich przebieg
Charakterystyczny ból rozchodzi się pośladem nerwu – od pośladka przez tylną część uda do łydki. W 80% przypadków dotyczy jednej strony ciała. Pacjenci opisują go jako:
- Piekące uczucie przypominające oparzenie
- Pulsowanie nasilające się wieczorem
- Sztywność utrudniająca schylanie
Nietypowe i alarmujące objawy
Niepokój powinny wzbudzić symptomy świadczące o uszkodzeniu struktur nerwowych. „Nagłe problemy z kontrolą jelit lub pęcherza to czerwona flaga” – alarmują fizjoterapeuci. Do rzadkich przejawów należą:
| Typ objawu | Przykłady | Reakcja |
|---|---|---|
| Neurologiczne | Drętwienie krocza | Pilna konsultacja |
| Mięśniowe | Niedowład stopy | Rehabilitacja |
| Autonomiczne | Zaburzenia potencji | Diagnostyka |
W przypadku wystąpienia któregokolwiek z tych sygnałów, niezwłocznie skontaktuj się ze specjalistą. Wczesna interwencja zmniejsza ryzyko trwałych uszkodzeń.
Diagnostyka i badania obrazowe
Proces diagnostyczny rozpoczyna się od szczegółowej analizy objawów. Specjalista zbiera informacje o charakterze dolegliwości i ich wpływie na codzienne funkcjonowanie. Lekarz pyta o czas trwania symptomów oraz okoliczności ich pojawienia się.
Badanie fizykalne i wywiad medyczny
W pierwszej kolejności wykonuje się testy oceniające ruchomość kręgosłupa i reakcje nerwowe. „Test podnoszenia wyprostowanej kończyny pomaga zlokalizować źródło ucisku” – tłumaczą eksperci. Sprawdza się również odruchy kolanowe i siłę mięśniową, co pozwala wykryć ewentualne uszkodzenia.
Rezonans, tomografia i inne testy
W trudniejszych przypadkach stosuje się nowoczesne techniki obrazowania. Rezonans magnetyczny dokładnie pokazuje struktury miękkie – dyski międzykręgowe i korzenie nerwowe. Tomografia komputerowa lepiej uwidacznia zmiany kostne, a RTG służy do wstępnej oceny anatomii kręgosłupa.
Wybór metody zależy od podejrzewanej przyczyny problemu. Rezonans jest szczególnie przydatny przy diagnozowaniu przepuklin jądra miażdżystego. Wykonuje się go zwykle, gdy objawy utrzymują się dłużej niż 4-6 tygodni lub występują niepokojące symptomy neurologiczne.
Leczenie zachowawcze i domowe metody
W walce z ostrym dyskomfortem kluczowe jest odpowiednie postępowanie od pierwszych godzin. W 70% przypadków wystarczają proste techniki stosowane w domu, które przynoszą znaczną ulgę i przyspieszają powrót do sprawności.
Terapia temperaturą
W ciągu pierwszych 48 godzin skup się na zimnych okładach. Kostki lodu zawinięte w ściereczkę przykładaj na 15-20 minut co 2 godziny. „Chłód zmniejsza obrzęk i blokuje przekazywanie sygnałów bólowych” – wyjaśniają rehabilitanci.
Po trzeciej dobie zamień zimno na ciepło. Termofor z wodą o temperaturze 40°C rozluźni mięśnie i poprawi ukrwienie. Pamiętaj – żaden okład nie powinien dotykać skóry dłużej niż 20 minut bez przerwy.
- Faza ostra: zimne kompresy 3-4 razy dziennie
- Faza przewlekła: ciepłe okłady rano i wieczorem
- Bezpieczeństwo: zawsze użyj bariery tekstylnej
Wsparciem dla terapii mogą być sprawdzone metody łagodzenia dolegliwości. Łącz leki przeciwbólowe z delikatnym rozciąganiem mięśni pośladkowych – to pomaga utrzymać ruchomość bez przeciążeń.
Farmakoterapia i interwencje medyczne

Gdy domowe sposoby nie przynoszą ulgi przez 3-4 tygodnie, konieczne staje się wdrożenie specjalistycznych metod. Współczesna medycyna oferuje różne ścieżki postępowania – od leków po zabiegi inwazyjne.
Leki przeciwbólowe i niesteroidowe NLPZ
Niesteroidowe leki przeciwzapalne stanowią podstawę terapii. Działają dwukierunkowo: hamują enzymy odpowiedzialne za stan zapalny i zmniejszają wrażliwość receptorów bólowych. Najczęściej stosuje się:
- Ibuprofen w dawkach do 2400 mg/dobę
- Diklofenak w formie żelu lub tabletek
- Napoksen przy przewlekłych dolegliwościach
W trudniejszych przypadkach lekarze sięgają po silniejsze środki. Trójpierścieniowe leki przeciwdepresyjne regulują przekaźnictwo nerwowe, a gabapentynoidy stabilizują błony neuronów. Efekt terapeutyczny pojawia się zwykle po 2-3 tygodniach regularnego stosowania.
Zastrzyki oraz opcje operacyjne
Iniekcje steroidowe pod kontrolą USG przynoszą szybką ulgę w 60% przypadków. Efekt utrzymuje się do 12 tygodni, co pozwala rozpocząć rehabilitację. Zabieg wykonuje się maksymalnie 3 razy w roku.
| Metoda | Wskazania | Czas poprawy |
|---|---|---|
| Mikrodyscektomia | Uporczywy ból | 2-6 tygodni |
| Laminektomia | Ucisk struktur kostnych | 3-12 miesięcy |
Operacja jest ostatecznością – kwalifikuje się do niej tylko 5-10% pacjentów. Nowoczesne techniki małoinwazyjne minimalizują ryzyko powikłań, ale wymagają kilkumiesięcznej rekonwalescencji.
Ćwiczenia i rehabilitacja w terapii rwy kulszowej
Aktywność ruchowa odgrywa kluczową rolę w powrocie do sprawności. Dobrze zaplanowany program usprawniający nie tylko redukuje dyskomfort, ale też zapobiega nawrotom problemów z nerwami.
Ćwiczenia rozciągające i wzmacniające
Rozciąganie mięśni pośladkowych i dna miedzy poprawia elastyczność tkanek otaczających korzenie nerwowe. Delikatne skłony w pozycji leżącej rozluźniają odcinek lędźwiowy. Ćwiczenia na piłce gimnastycznej wzmacniają mięśnie głębokie bez przeciążania kręgosłupa.
Program rehabilitacji krok po kroku
Pierwsza faza koncentruje się na redukcji stanu zapalnego. W kolejnych tygodniach wprowadza się elementy stabilizacji centralnej. Ostatni etap obejmuje trening funkcjonalny dostosowany do codziennych potrzeb.
Wskazówki od specjalistów
„Unikaj gwałtownych skrętów tułowia podczas ćwiczeń” – radzą fizjoterapeuci. Ważna jest systematyczność – nawet 15 minut dziennie przynosi efekty. W przypadku rwy o podłożu dyskowym zaleca się modyfikację pozycji wyjściowych.
Każdy program powinien uwzględniać indywidualne możliwości. Konsultacja z rehabilitantem pomaga dobrać optymalne obciążenia i techniki. Pamiętaj – właściwie prowadzona terapia ruchowa skraca czas leczenia o 30-40%.
FAQ
Jak odróżnić rwę kulszową od zwykłego bólu pleców?
Czy obrzęk nogi zawsze towarzyszy rwie kulszowej?
Które badania obrazowe są najskuteczniejsze w diagnostyce?
Czy ćwiczenia mogą pogorszyć stan przy ostrym ataku?
Jak działają zastrzyki nadtwardówkowe?
Kiedy konieczna jest operacja kręgosłupa?
Czy termofor lub okłady żelowe są bezpieczne?
Jakie leki bez recepty przynoszą ulgę?

fizjoterapeuta z wieloletnim doświadczeniem, absolwent Akademii Wychowania Fizycznego w Poznaniu. W swojej praktyce łączy terapię manualną z nowoczesnymi metodami leczenia ruchem. Na co dzień pomaga pacjentom odzyskać sprawność i pozbyć się bólu. W portalu Rehavita dzieli się swoją wiedzą na temat profilaktyki urazów i skutecznych metod rehabilitacji. Prywatnie pasjonat kolarstwa górskiego i zdrowej kuchni.